摂食嚥下障害
老齢になるといろいろな理由で食べられなくなります。
歯科医師は噛んだり呑み込んだりすることは専門ですがそれ以外にも原因があることがあります
筋力の増加と筋肉相互の協調性をますことで、食べること(摂食嚥下障害)は改善されます。
老齢になるといろいろな理由で食べられなくなります。
歯科医師は噛んだり呑み込んだりすることは専門ですがそれ以外にも原因があることがあります
筋力の増加と筋肉相互の協調性をますことで、食べること(摂食嚥下障害)は改善されます。
1.全身状態
2.嚥下検査
3.確定診断
1.嚥下体操
2.体幹部や首周囲の筋肉の強化
3.口腔周囲の筋肉の訓練
4.嚥下法による改善
5.口腔周囲の感覚の刺激
6.その他
今回検討したのは下記の条件を満たす方々です。
① 本人の「食べたい」という「強い」気持ちがある
② 指示にある程度従える状態であること
Ⅰ意識レベル(JCS・JapanComaScaleで1桁 刺激しないでも 覚醒している状態)
JCSⅠとは以下の状態ですが、認知症は軽度であること。
1 だいたい意識清明だが、今ひとつはっきりしない
2 見当識障害がある (現在の時刻や場所、周囲の人を正しく認識できない)
3 自分の名前、生年月日がいえない
Ⅱ不穏せん妄が無い
Ⅲ認知症軽度
③ 上半身を支えられる体力があること
④ バイタルサインが安定している状態
栄養障害が無い
訓練は誤嚥を伴うことがあります、栄養状態が悪いと肺炎のリスクが増します
⑤ リスク管理が行われている場所
老齢の方を訓練するのですから、窒息や体調の急激な変動にたいするリスク管理は重要です。診療室でのリスク対応と同様に考えてよいと思います
前述しましたように、食事をしない理由は摂食嚥下障害だけではありません。まずは全身状態の観察が必要となります。介護保険施設では多職種の方々にと食事の観察(ミールラウンド)を行なうことが必要と思います
・医師・歯科医師・栄養管理士・看護師・介護支援専門員・その他(・理学療法士
・作業療法士・介護職員 等)
基礎的な疾患をあらかじめ知っておくことも大事です。
「認知症と摂食障害」参照
さて食事をするのに理想的な状態とは?
① カーテン等で閉め切った部屋
② テレビとかラジオがかかっていなくて静か
③ 意識がはっきりしていて、食欲がある
④ 口の中や体に痛いところがない
⑤ 好きな介護の職員さん
⑥ 適切な座り方・姿勢
⑦ 食事の介護される場合は介護方法が適切なこと
① カーテン等で閉め切った部屋
周囲が落ち着いた環境が望ましいです。
② テレビとかラジオがかかっていなくて静か
① と同じ理由です
③ 意識がはっきりしていて、食欲がある
薬剤(睡眠薬等)で眠くなっていないこと、生活パターンで眠い時間でないこと
食欲がなければ話になりません!
*意識がはっきりしないように見えるケースで 認知力が落ちて、食物を認知できなくなっている場合もあります
④ 口の中や体に痛いところがない
口腔内に痛みがあれば食欲はわきません。これは歯科の仕事。
胃腸障害などは医科の仕事です
⑤ 好きな介護の職員さん
嫌いな人では食欲がわきません
⑥ 適切な座り方・姿勢
足が床について、ある程度前かがみな自然な姿勢がとれること
脳血管型認知症vascular dementia; VDでは患側を支えるようにして食事をしてもらいます
「認知症と摂食障害」のVD参照
⑦ 介護される場合は下記の内容が適切なこと
・介護するスプーンの口に入れる角度
・1回の量(スプーンの大きさ)
・与えられる回数(速度)
⑧ 好きな食べ物
食欲をわかせる食べ物、嫌いなものは食べない。味付けも大事
認知が低下すると、食物の位置(配膳)や量で食欲が左右されることもあります
まず口腔機能低下症を疑う状態を列記しました。 口腔機能低下症参照
① 口の中が渇くようになった
② 硬いものが食べにくくなった
③ 食事をするのに時間がかかるようになった
④ 食べこぼしをするようになった(口唇の閉鎖不全)
⑤ 滑舌が悪くなった
⑥ 食後に口の中に食べ物が残るようになった
⑦ 薬を飲みこみにくくなった
⑧ 汁物を飲むとき時々むせるようになった(嚥下障害・誤嚥)
全身状態の観察と誤嚥・Aspirationすることなく飲めるかを診断します
誤嚥は下記の事項で判断します
・むせる
・湿性嗄声 しっせいさせい 痰が絡むようなゴロゴロした音
・呼吸切迫Increased Respiration(呼吸増加 深さと数が増すこと)(不顕性誤嚥・Silent Aspirationの疑いがあります)
誤嚥によって肺炎になるかどうかは全身状態の良し悪しも関係します。全身状態が悪い時は 直接訓練によって肺炎を引き起こす可能性もあります
呼吸状態を観察します ピークフロー検査・血中酸素飽和濃度 からも推測できます
外見でかなり情報が入りますが、血液検査で血中のタンパク質を調べることからも推測できます
血液検査
ALB(albumin)アルブミン
正常値 4.0-5.0g/dl 半減期17-23日
トランスフェリン transferrin 鉄結合蛋白
正常値 200-350mg/dl 半減期7-10日
プレアルブミン(トランスサイレチン)
甲状腺ホルモンであるサイロキシン(T4)やレチノール(ビタミンA)の輸送担体として働きます
正常値 22-40mg/dl 半減期1.9日
レチノール(ビタミンA)結合タンパク
正常値 7-10mg/dl 半減期10-19時間
30秒間に何回唾液を嚥下できるか 甲状軟骨を触診して計測します
鼻から細管を通して 蒸留水0.4ml 入れて観察します
30mlの水をコップから飲んでもらい評価します あまりやられていません
冷水3mlを口腔底に注ぎ嚥下してもらいます
小さめの氷を口に含み溶けてきた水を飲んでもらいます
茶さじ1杯のプリンを舌背前部に置き嚥下させます
1%クエン酸をネブライザーで噴霧して咳反射を観察します
輪状軟骨直下気管外側皮膚面に聴診器をあてて食塊を嚥下してもらいます
エックス線を照射しながらバリウムなどの造影剤が混じった食べ物を嚥下してもらい観察します。機材の関係で一般開業医ではちょっと無理と思います
内視鏡を鼻から挿入して観察します。実際やってみたら、ちょっと痛かったけど
意外と簡単でした。入り易い鼻孔と入り難いタイプがあるようです
筋肉を鍛える方法ですが、例えば歩くことは足の筋肉のみならず、腹筋・背筋等下半身全体が増強されます。またボディビルのように特定の筋肉を増強させる方法をとることもあります。ペコパンダのように舌の筋肉のみ増強させる方法もありますが、ほとんどが口唇・舌・飲み込みに使う筋肉・呼吸筋を同時に鍛えます。
訓練法のまとめ(2014 版)(日本摂食嚥下リハビリテーション学会医療検討委員会)をみると50種程度ありました。ほとんどすべてを網羅していると思いますが、多すぎて選択にこまります。
またどのようなケースにどの程度の効果があったかのデーターの比較はどの医療機関でも出ていないようです。
以下の病院等で行われているものを列挙してみました 多くの医療機関でおこなわれているものが、やりやすく効果的ではないかと思います。
口・頬・肩を含めたラジオ体操でしょうか かなり広くおこなわれているようです
食事の前に覚醒させる目的もあるようです
頸部可動域訓練(昭和大・日訪歯
首の運動を徒手で補助して可動域をひろげます。首のストレッチ
シェキアエクスサイズ・頸部挙上訓練
仰向けにねて首をおこしてつま先を見るようにします
おでこ押し訓練(昭和大・日訪歯
額に手をあてて頭部を前屈させます。胸鎖乳突筋の筋トレでしょうか
プッシングプリング訓練(昭和大・日訪歯
腕で壁やいす(座った状態では)をおして、同時に声をだします
あいうえおストレッチ リップタントレーニング(・黒部病院・能登病院
舌を大きく動かしたり、発音したりします
リップルトレーナー(口腔機能低下症
ピロピロ笛(口腔機能低下症
ブローイング
口をすぼめて吹いたり ストローを使ってコップに入れた水を吹きます、軟口蓋の挙上にもなります
喉頭部を抑えて舌骨喉頭挙上を改善させます
TTS (Thermal-tactile(触覚) stimulation冷圧刺激)TS (Thermal stimulation)
綿棒を氷水に付けて軟口蓋等を刺激します
アイスマッサージ(昭和大・黒部病院・日訪歯
過敏の除去(昭和大
ガムラビング(昭和大
体幹角度調整(リクライニング位)VD参照
横向き嚥下(head rotation 頸部回旋法)(昭和大・日訪歯 VD参照
咀嚼・送り込み訓練(昭和大
嚥下反射促通手技(昭和大
バルーン拡張法(昭和大
排出法(咳・ハフィング)(昭和大
喀出法(咳・ハフィング)(昭和大
普通食を食べることが一応目標ではあるのですが、対象者の嚥下能力に応じて食事内容を決めます。間接訓練によって嚥下能力が向上するとともに、前述の検査・観察を行い慎重に段階的にレベルを上げていきます。
嚥下食ピラミッドに対応した段階的食事内容
嚥下食ドットコムより(かなり分かり易いですね)
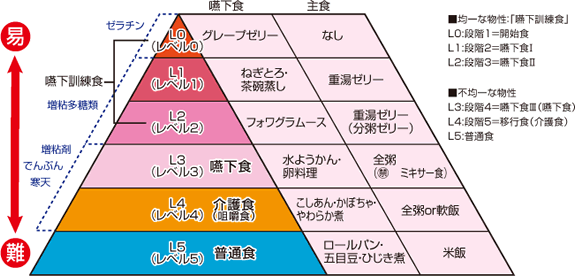
いろいろな会社から、レベルに応じた食品が販売されています。
また嚥下訓練用として 大塚製薬のえん下困難者用食品「エンゲリード」と咀嚼開始食品「プロセスリード」があります

